Утверждены методические рекомендации по лечению хронического синусита у взрослых пациентов с муковисцидозом. В рекомендации включен и описан этап терапии с использованием устройства ПАРИ СИНУС.
УТВЕРЖДАЮ
Директор ФГБУ НИИ Пульмонологии ФМБА России, д. м. н., профессор, Заслуженный врач РФ
А.В. Аверьянов
__________________
«____» ____________ 2022 год
Заявитель
ФЕДЕРАЛЬНОЕ ГОСУДАРСТВЕННОЕ БЮДЖЕТНОЕ УЧРЕЖДЕНИЕ
НАУЧНО-ИССЛЕДОВАТЕЛЬСКИЙ ИНСТИТУТ ПУЛЬМОНОЛОГИИ ФЕДЕРАЛЬНОГО МЕДИКО-БИОЛОГИЧЕСКОГО АГЕНТСТВА РОССИИ
Адрес: 105077, Москва, ул. 11-ая Парковая, 32.
Тел.: (495) 465-5384
Факс: (495) 465-5364
E-mail: galina2212@yandex.ru
МЕТОДИКА НЕБУЛАЙЗЕРНОЙ ТЕРАПИИ ПРИ ПАТОЛОГИИ ВЕРХНИХ ДЫХАТЕЛЬНЫХ ПУТЕЙ У БОЛЬНЫХ МУКОВИСЦИДОЗОМ
Ответственный исполнитель:
Научный сотрудник лаборатории муковисцидоза
ФГБУ НИИ Пульмонологии ФМБА России,
к.м.н., Г.Л.Шумкова
Москва, 2022
Аннотация:
В пособии подробно описана методика проведения небулайзерной терапии хронического риносинусита у взрослых больных муковисцидозом, принцип работы доступной компрессорной ингаляционной системы с пульсирующей подачей аэрозоля в околоносовые пазухи. Указаны показания и противопоказания к небулайзерной терапии. Разработан алгоритм и принципы лечения хронического риносинусита (ХРС) у взрослых больных МВ.
Небулайзерная терапия ХРС у взрослых больных муковисцидозом позволяет достоверно улучшить показатели носового дыхания, сатурации гемоглобина кислородом, улучшить КТ-картину и микробный пейзаж околоносовых пазух, уменьшить симптоматику ХРС и объективно снизить воспалительные проявления в полости носа, что приводит к понижению количества обострений ХРС и патологии легких.
Информация, изложенная в этом пособии, поможет включить небулайзерную терапию ХРС у взрослых больных муковисцидозом в клиническую практику. Пособие предназначено для пульмонологов, физиотерапевтов, терапевтов, педиатров, врачей функциональной диагностики.
Организация-разработчик:
технология «Методика небулайзерной терапии хронического риносинусита у взрослых больных муковисцидозом» составлено сотрудниками ФГБУ НИИ Пульмонологии ФМБА России, г.Москва и ФГАОУ ВО Первый Московский государственный медицинский университет им. И.М. Сеченова Минздрава России (Сеченовский Университет).
Авторы:
- Шумкова Галина Леонидовна, к.м.н., консультант – оториноларинголог и научный сотрудник лаборатории муковисцидоза НИИ пульмонологии ФМБА России
- Амелина Елена Львовна, к.м.н., заведующая лабораторией муковисцидоза ФГБУ НИИ пульмонологии ФМБА Россиии, пульмонолог ГКБ им. Д.Д.Плетнева ДЗ г.Москвы
- Свистушкин Валерий Михайлович, д.м.н., профессор, директор Клиники Болезней уха, горла и носа, заведующий кафедрой Болезней уха, горла и носа ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет, УКБ № 1), Главный внештатный оториноларинголог Центрального Федерального округа России
- Красовский Станислав Александрович, к.м.н., врач ГКБ им.Д.Д.Плетнева ДЗ г.Москвы, старший научный сотрудник лаборатории муковисцидоза ФГБУ НИИ пульмонологии ФМБА России
- Поляков Дмитрий Петрович, к.м.н., заведующий детским оториноларингологическим отделением, ведущий научный сотрудник ФГБУ Национальный медицинский исследовательский центр оториноларингологии ФМБА России
- Синьков Эдуард Викторович, к.м.н., доцент кафедры Болезней уха, горла и носа ФГАОУ ВО Первый МГМУ им. И.М. Сеченова Минздрава России (Сеченовский Университет, УКБ № 1)
Рецензенты:
- Авдеев Сергей Николаевич - д.м.н., профессор, член-корреспондент РАН , директор клиники пульмонологии и респираторной медицины ФГАОУ ВО Первого МГМУ им. И.М. Сеченова, заведующий кафедрой пульмонологии, руководитель клинического отдела ФГБУ НИИ пульмонологии ФМБА, главный внештатный пульмонолог МЗ РФ
- Кондратьева Елена Ивановна - д.м.н., профессор, руководитель Российского центра муковисцидоза, руководитель НКО муковисцидоза ФГБНУ «МГНЦ»
План
- Введение
II.Основная часть
- Показания к небулайзерной терапии ХРС
- Противопоказания к небулайзерной терапии ХРС
- Материально-техническое обеспечение
- Описание технологии:
- Ингаляционная компрессорная система с режимом пульсирующей подачи аэрозоля для зоны околоносовых пазух
- Подбор препаратов для ингаляции в зону околоносовых пазух (увлажнение, антибактериальная, муколитическая терапия)
- Алгоритм лечения ХРС с применением компрессорных ингаляционных систем
- Оценка результатов лечения ХРС (жалобы пациентов, результаты КТ околоносовых пазух, микробный пейзаж околоносовых пазух, функция носового дыхания, показатель сатурации крови кислородом)
III. Заключение
ВВЕДЕНИЕ
Хронический риносинусит с/без полипов полости носа (ХРС с/без ПН) является доминирующей ЛОР-патологией у больных муковисцидозом (МВ) и, по данным различных авторов, встречается в среднем у 90 % больных МВ старше 18 лет [1,2]. Наличие инфекционного очага в области верхних отделов дыхательных путей (ВОДП) может негативно влиять на течение болезни легких. Нарушение физиологического механизма дренирования околоносовых пазух (ОНП), связанное с увеличением вязкости назального секрета, приводит к блокаде мукоцилиарного клиренса [3]. У таких пациентов с раннего детского возраста формируется хронический застой сгущенного слизистого секрета в ОНП и колонизация его различными видами патогенной микрофлоры. Микробный пейзаж ОНП пациентов с МВ во взрослом возрасте, как показано в нескольких исследованиях [4-6], может отличаться от такового в области нижних отделов дыхательных путей (НОДП) как по видовому составу, таки и по проявлением лекарственной устойчивости к антибактериальной терапии. В ОНП, формирующих своеобразный термостат для роста бактерий, запускается воспалительный ответ по Т1-механизму, что приводит к обильной нейтрофильной инфильтрации слизистого секрета. В условиях гипоксии, в результате незавершенного процесса фагоцитоза и обильного клеточного распада слизь ОНП сгущается более чем в 30-60 раз и приобретает характер гнойных корок. В особенности сгущается ее нижний слой – золь, в который погружены реснички волосковых клеток, что вызывает нарушение их функции [3]. Пролиферация и метаплазия плоского эпителия ОНП, возникающая в ходе воспалительного процесса, приводит к утолщению, фиброзу слизистой, расцениваемому как полипы. Полипы при МВ плотноэластической консистенции и гистологически отличаются от таковых при аллергическом процессе [3, 7-9]. Рост полипов, искривление перегородки носа, полипозное изменение средней носовой раковины и крючковидного отростка усиливают отек слизистой остиомеатального комплекса и соустий ОНП, создавая дополнительные условия для развития воспалительного процесса. Неспособность ВОДП фильтровать, увлажнять, согревать вдыхаемый воздух способствует нарушению вентиляции легких, а нисходящее распространение инфекционного процесса из ОНП в НОДП отрицательно сказывается на течении легочной патологии. В ходе роста лицевого скелета на фоне хронического воспалительного процесса у многих больных МВ происходит недоразвитие лобных и клиновидных пазух, нарушение архитектоники их соустий и дренирования [10,11].
ХРС у взрослых, согласно международному согласительному документу EPOS 2020, характеризуется наличием двух и ли более симптомов, одним из которых является полная или частичная заложенность носа, вторым - отделяемое из носа или постназальный затек, а также возможны локальная боль в проекции ОНП и понижение или потеря обоняния. Согласно определению, при ХРС симптомы сохраняются на протяжении 12 недель и более. При сформировавшемся МВ-зависимом ХРС симптомы сохраняются пожизненно.
Всем взрослым больным МВ с ХРС показано его консервативное лечение, большинству пациентов с МВ также необходимо хирургическое лечение в виде расширенной FESS. Исходя из патогенеза ХРС при МВ, консервативное лечение ХРС должно быть направлено на увлажнение и разжижение слизистого секрета ОНП, уменьшение микробной обсемененности и налаживание его естественного клиренса из полостей ОНП. Как и лечение легочной патологии, оно должно быть доступным пациентам ежедневно как в домашних условиях, так и в стационаре, и достаточно удобным в исполнении для повышения комплаентности наших пациентов.
Ниже изложено руководство по небулайзерной терапии ХРС при МВ: принцип работы компрессорной ингаляционной системы с подачей аэрозоля в ОНП, методика его клинического применения, использование у пациентов с различным течением заболевания.
- Показания для небулайзерной терапии ХРС
ХРС при МВ, согласно рекомендациям EPOS 2020г., относится к форме вторичных, диффузных, механических риносинуситов (муковисцидоз-ассоциированный ХРС). ХРС может иметь неконтролируемый (патологические симптомы не исчезают на фоне месяца терапии) и частично контролируемый (для купирования симптомов необходим один курс лечения в течение 6 месяцев) тип течения. Такая форма ХРС и течение заболевания требуют, помимо хирургического лечения, систематической медикаментозной терапии. Согласно рекомендациям EPOS 2020, лечебными опциями при ХРС являются длительные курсы интраназальных глюкокортикостероидов (ИнГКС), назальные орошения растворами хлорида натрия и гиалуроната натрия. Также для МВ-ассоциированного ХРС рекомендовано использование топических антибактериальных препаратов, что коррелирует с улучшением эндоскопической картины. [12]
С муколитической целью при МВ широко применяется человеческая рекомбинантная дезоксирибонуклеаза (ДН-аза).
Эффективность трех компонентов местного лечения ХРС у взрослых больных МВ – антибактериального, муколитического и увлажняющей(го) в сочетании с ИнГКС была показана в проспективном исследовании, проведенном в двух параллельных группах (без проведения предварительной FESS и после нее) на базе НИИ Пульмонологии ФМБА России и Клиники Болезней уха, горла и носа Сеченовского Университета [13].
Таким образом, всем взрослым больным МВ-ассоциированным ХРС, то есть около 90% пациентов с МВ взрослой возрастной группы, необходимо медикаментозное лечение ХРС. План лечения должен разрабатываться индивидуально для каждого пациента и сочетать в себе в обязательном порядке консервативную, и, по показаниям, хирургическую часть. После проведенной хирургической санации ОНП с расширением их соустий необходимо как можно более раннее начало небулайзерной терапии в зону ОНП для предотвращения ретроградного поступления инфекции из ВОДП в бронхолегочную систему. Пациентам с наличием пневматизации ОНП и сохранением функции из соустий (согласно данным КТ), возможно проведение небулайзерной терапии ХРС без предварительной хирургической операции. Особую группу составляют больные до/после трансплантации легких, для которых лечение ХРС является необходимым условием удачного функционирования трансплантанта и, следовательно, положительного прогноза после пересадки легких. Поскольку компрессорная ингаляционная система с пульсирующей подачей аэрозоля является единственным доказано эффективным методом доставки лекарственного аэрозоля в полости ОНП без непосредственного участия медицинского работника, то при назначении ингаляционной терапии в ОНП следует мотивировать пациента и объяснить цель лечения, необходимость регулярного и добросовестного выполнения врачебных рекомендаций для достижения необходимого результата. Группа больных после FESS и до/после трансплантации легких является первоочередной в назначении небулайзерной терапии в ОНП по жизненным показаниям.
- Противопоказания к небулайзерной терапии ХРС Противопоказанием к назначению небулайзерной терапии ХРС у больных муковисцидозом являются:
- рецидивирующие носовые кровотечения;
- опухолевые заболевания полости носа и ОНП;
- проведение НВЛ;
- выраженный болевой синдром при проведении ингаляций в ОНП (индивидуальная болевая гиперчувствительность слизистой полости носа).
- Материально-техническое обеспечение
- Опросник и устройства для исследования состояния и функции верхних и нижних отделов дыхательных путей, разрешенные к практическому применению в Российской Федерации:
- опросник Sino-Nasal Outcome Test (SNOT-20 Copyright Ó 1996 by Jay F. Piccirillo, M.D., Washington University School of Medicine, St. Louis, Missouri. Подготовка и перевод материала на русский язык Е.А. Сухачёв, М.В. Гришаева под редакцией д.м.н., профессора С.В. Коренченко)
- эндоскопическая система Karl Storz (Германия), (регистр. №5000000060981), находящаяся на балансе клиники болезней уха, горла и носа УКБ № 1 им.И.М.Сеченова
- установка для передней активной риноманометрии (ПАРМ) Rhinostream manometer Interacoustics (регистр. №5000000100202), находящаяся на балансе клиники болезней уха, горла и носа УКБ № 1 им.И.М.Сеченова
- пульсоксиметр Onyx (Nonin)
- спирометр “MasterScreen-Pneumo” VIASYS Healthcare GmbH (Германия), (регистр. № 2003/1337).
- Ингаляционная компрессорная система с режимом пульсирующей подачи аэрозоля в околоносовые пазухи – портативное устройство, разрешенное к практическому применению в Российской Федерации:
- прибор ингаляционный PARI без подогрева с принадлежностями модификация: PARI SINUS тип 028. ©2017 PARI GmbH, 028G1022. Рег.Уд.№ РЗН 2017/5987; PARI SINUS2 тип 128. ©2021 PARI GmbH, 128G1018. Рег.Уд.№ РЗН 2021/14788 .
4. Описание технологии
4.1. Принцип работы компрессорной ингаляционной системы с режимом пульсирующей подачи аэрозоля для зоны околоносовых пазух (PARI SINUSTM)

Рисунок 1. Компрессорная ингаляционная система
PARI SINUS 2.
В комплект системы (рисунок 1) входит компрессор PARI SINUS2, небулайзер PARI LC SPRINT® SINUS, 2 трубки-воздуховода, окклюдор для той половины носа, в которую не проводится ингаляция, переходник к носовой насадке, носовая насадка.
Лечебная ингаляционная терапия для зоны нижних дыхательных путей применяется чрезвычайно широко как в педиатрической, так и во взрослой практике. Она является неотъемлемым компонентом лечения болезни легких у пациентов с МВ, применяется ежедневно в зону НОДП. Однако, являясь верхним отделом дыхательной системы, зона околоносовых пазух также требует проведения лечебной ингаляционной терапии. Как известно, мерцательный эпителий, который выстилает ОНП и полость носа, а также секрет эпителиальных бокаловидных клеток не имеют существенных отличий от таковых в бронхолегочной системе. Поэтому меры по разжижению, обеззараживанию и элиминации назального секрета и мокроты при МВ схожи между собой. Особенность ОНП в отличие бронхиального дерева состоит в том, что, во-первых, пазухи представляют собою полости в костной ткани, поэтому клиренс содержимого из них может обеспечиваться только за счет силы тяжести секрета и/или работы ресничек эпителия. В каждой группе ОНП ход биений ресничек гонит слизь по строго определенной траектории [14], и препятствие на этом пути в виде полипов, фиброза, гнойных корок полностью блокирует элиминацию секрета из полостей пазух. Поэтому зона ОНП еще более, чем бронхоальвеолярное дерево, склонна к явлениям застоя содержимого. При МВ оно уплотняется до состояния корок или консистенции пластилина, имея темный цвет за счет обилия патогенной микрофлоры.
Компрессорный ингалятор с режимом для ВОДП обеспечивает поступление аэрозолей в ОНП за счет создания градиента давления и колебаний струй воздуха, пульсирующей подачи лекарственного аэрозоля. Уникальность ингаляционной системы с пульсирующей подачей аэрозоля состоит в том, что генерируемый ею мелкодисперстный аэрозоль благодаря размеру частицы менее 5 мкм может длительно находиться во взвешенном состоянии в полости носа и пазух. При этом под воздействием пульсации (переменного давления) частицы изменяют направление движения, и, находясь во взвешенном состоянии, попадают а полости ОНП через их соустья, где в замкнутых пространствах пазух происходит медленное осаждение частиц, содержащих лекарственный препарат, на стенки пазух путем седиментации. Пульсирующая подача 49 Гц создает условия для проникновения аэрозоля в труднодоступные отделы полости носа и околоносовые пазухи. В ходе исследования с аэрозолем, меченом изотопами, было доказано проникновение лекарственного аэрозоля в полости ОНП при использовании ингаляционной системы PARI SINUS (см. рисунок 2.)
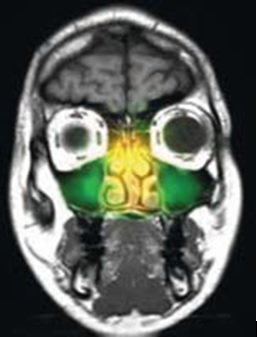
Рисунок 2. Проникновение меченого изотопами аэрозоля в ОНП во время ингаляции компрессорной ингаляционной системой PARI SINUS (по данным МРТ околоносовых пазух).
4.2. Подбор препаратов для ингаляции в зону околоносовых пазух (увлажнение, антибактериальная, муколитическая терапия)
Консервативное лечение ХРС включает промывания полости носа солевыми растворами, длительные курсы ИнГКС, оправданное применение назальных деконгестантов, увлажняющую терапию, муколитические и антибактериальные препараты (по показаниям в сочетании с хирургическими методами лечения). Для ингаляционного введения используются солевые препараты, дорназа α и антибактериальные препараты широкого спектра действия, разрешенные к внутриполостному и ингаляционному введению.
При проведении ингаляции (попеременно в течение равного времени в каждую половину носа) необходимо поднимать мягкое небо, изолируя полость носа и носоглотки от ротоглотки – при помощи произношения растянутого «ING», как показано на рисунке 3.
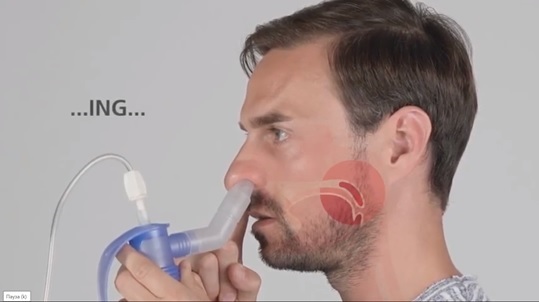
Рисунок 3. Техника проведения ингаляции.
Промывание полости носа как гигиеническое мероприятие показано пациентам с МВ два или более раз в сутки. Перед проведением ингаляций в полость носа рекомендовано промывание полости носа 150-200 мл физиологического раствора и использование назальных деконгестантов при выраженной заложенности носа. Кохрановский метаанализ позволил сделать вывод о том, что качество жизни у пациентов с ХРС улучшается при использовании промывания полости носа [15].
Как известно, 7% гипертонический раствор натрия хлорида показал свою эффективность в лечении легочной патологии, поскольку повышает осмотический градиент мокроты и способствует притоку и удержанию в ней молекул воды. Эта лечебная составляющая необходима для повышения текучести назального секрета: как его верхнего, более вязкого слоя – геля, так и более жидкого, нижнего слоя – золя, в который погружены реснички эпителия. Следовательно, увлажнение слизи в просвете ОНП приводит к восстановлению мукоцилиарного транспорта. В виду высокой чувствительности реснитчатого эпителия ВОДП к химическим раздражителям (к которым относится 7% хлорид натрия), и возможности ожога слизистой при его применении, в рутинной ЛОР-практике для полости носа и ОНП применяется 2 или 2,7% хлорид натрия. Согласно рекомендациям Национального Консенсуса по МВ от 2019г., для ингаляций в зону ВОДП применим стерильный 2% или 3% раствор натрия хлорида согласно индивидуальной переносимости пациентом [16]. Ежедневное применение 1,5-2 мл 2-3% натрия хлорида в каждую половину носа через компрессорный небулайзер с пульсирующим режимом подачи аэрозоля эффективно и хорошо переносится пациентами [13]. Для ингаляций также удобен в использовании 3% раствор хлорида натрия в сочетании с гиалуруновой кислотой (препарат ингасолин), что усиливает увлажняющий эффект.
Муколитики широко применяются при лечении МВ. Для дыхательных путей при МВ применимы только топические препараты, доказана неэффективность системных муколитиков [3,17]. В ходе исследований, проведенных Мартыновой И.В. (2012) [17] и Mainz J. (2014) [8], была доказана эффективность лечения МВ-зависисмого ХРС путем применения рекомбинантной человеческой дезоксирибонуклеазы (ДНазы) - дорназы α - через компрессорную ингаляционную систему в область ОНП как муколитического и противовоспалительного препарата. Препарат, согласно инструкции, может применяться у взрослых пациентов в дозировках по 2,5 мг в сутки одновременно в НОДП и ВОДП длительными курсами или непрерывно (длительность курсов подбирается индивидуально в зависимости от тяжести течения заболевания). Для ингаляции в полость носа используется по 1,25 мг в каждую половину носа 1 раз в сутки.
Антибактериальные препараты в зону ВОДП должны назначаться строго после проведения микробиологического исследования отделяемого ОНП, взятого интраоперационно или полученного при пункции верхнечелюстных пазух, поскольку микробный пейзаж ВОДП и НОДП часто имеет различия в видовом составе и/или в чувствительности микроорганизмов к антибактериальным препаратам. Определяющим фактором в назначении антибиотика является показатель чувствительности к ним выделенных микороорганизмов.
Предварительное проведение расширенной («full») FESS со вскрытием передних и задних решетчатых клеток, наложением максимально широкой антростомы (не менее 7мм) с верхнечелюстной пазухой через средний носовой ход, сфеноидотомию и фронтотомию по Draf II (при наличии этих пазух) значительно повышает эффективность местной антибактериальной терапии [12,18,19]. Малоинвазивность эндоскопического подхода дает возможность проводить операции даже ослабленным пациентам [20, 21].
Как уже говорилось, для проведения ингаляционной терапии должны назначаться антибактериальные препараты, разрешенные к ингаляционному и внутриполостному введению с учетом микробного пейзажа околоносовых пазух [12, 22]. Такой способ доставки препарата предпочтителен для пациентов с МВ, поскольку, являясь безопасным и не повышая системной концентрации антибиотика в крови, позволяет значительно повысить содержание антибиотика на поверхности слизистой ВОДП, что значительно повышает возможности к подавлению роста патогенных бактерий. Проведение топической антибиотикотерапии через небулайзер не требует понижения дозировок антибиотиков, получаемых пациентом системно.
Рациональный подбор антибактериального препарата для взрослых больных МВ с учетом видового состава микробного пейзажа показан в таблице 1 («Подбор местной антибактериальной терапии для лечения хронического риносинусита»). Препарат назначается интраназально ингаляционно в период перерыва ингаляций антибиотика в НОДП. Во избежание превышения рекомендованной суммарной дозы препаратов рекомендуется их назначение курсами по 28 дней с перерывами 28 дней ( во время перерыва проходит курс ингаляций антибиотиков в НОДП). Доза в каждую половину носа равняется половине суммарной дозы в ВОДП. Длительность лечения подбирается индивидуально путем проведения консилиума пульмонолога, оториноларинголога с привлечением клинического фармаколога.
Таблица 1 – Подбор местной антибактериальной терапии для лечения хронического риносинусита
|
представители микробной флоры |
топический антибактериальный препарат |
суточная дозировка (по ½ дозы в каждую половину носа) |
|
S.aureus, P.aeruginosa |
тобрамицин |
300 мг/1 раз в сутки |
|
диоксидин 1% (антибактериальный химиопрепарат) |
4 мл/1 раз в сутки |
|
|
P.aeruginosa |
колистиметат натрия |
2 млн. ЕД/сутки/1 раз в сутки |
|
B.cepacia complex, Achromobacter spp., S.aureus |
тиамфеникол |
500 мг/по ½ дозы 2 раза в сутки |
4.4. Алгоритм лечения ХРС с применением компрессорных ингаляционных систем
Нами разработан алгоритм клинико-диагностических этапов ведения оториноларингологом взрослых больных муковисцидозом.
Все пациенты с момента установки диагноза «муковисцидоз» должны наблюдаться отоларингологом. Для взрослых пациентов: выполняется инструментальный осмотр ЛОР-органов; тщательный сбор анамнеза, жалоб на патологию ВОДП, эндоскопия полости носа и носоглотки, тимпанометрия и аудиометрия, компьютерная томография КТ околоносовых пазух (МСКТ или КЛКТ) или анализ предоставленных результатов КТ ОНП. После оценки КТ ОНП с согласия пациента с целью забора содержимого для микробиологического исследования необходимо проведение диагностической пункции верхнечелюстной пазухи (или обеих пазух), материал должен быть исследовании культуральным методом с определением чувствительности микроорганизмов к антибиотикам. На следующем визите пациенту назначаются ИнГКС в виде назального спрея длительным курсом (максимум 12 месяцев), при наличии показаний проводится подготовка к санирующей эндоскопической операции на околоносовых пазухах.
Перед полисинусотомией пациент должен получить курс антибактериальной терапии под наблюдением пульмонолога с проведением оценки легочного статуса. После подготовки к операции пациент госпитализируется в отоларингологический стационар, где ему выполнятся расширенная эндоскопическая полисинусотомия (и септопластика – по показаниям). В послеоперационном периоде пациент с первых суток получает базисную ингаляционную терапию легочной патологии, внутривенно 10 суток – антибактериальную терапию широкого спектра действия в повышенных дозировках (цефтазидим 9 г в сутки или меропенем 6 г в сутки). В течение раннего послеоперационного периода проводятся промывания полости носа и околоносовых пазух физиологическим раствором с антибиотиком. После выписки из стационара пациент с 14-х суток после операции начинает применение ИнГКС (в виде назального спрея) и муколитической и антибактериальной терапии через компрессорный небулайзер с пульсирующей подачей аэрозоля в полость носа и ОНП.
Контрольная КТ ОНП проводится не ранее чем через 6 месяцев после операции, повторная диагностическая пункция верхнечелюстной пазухи с забором содержимого для культурального исследования проводится через 6 месяцев после операции, далее – через год. На основании полученных данных проводится коррекция индивидуальной схемы лечения. Алгоритм представлен на рисунке 4.
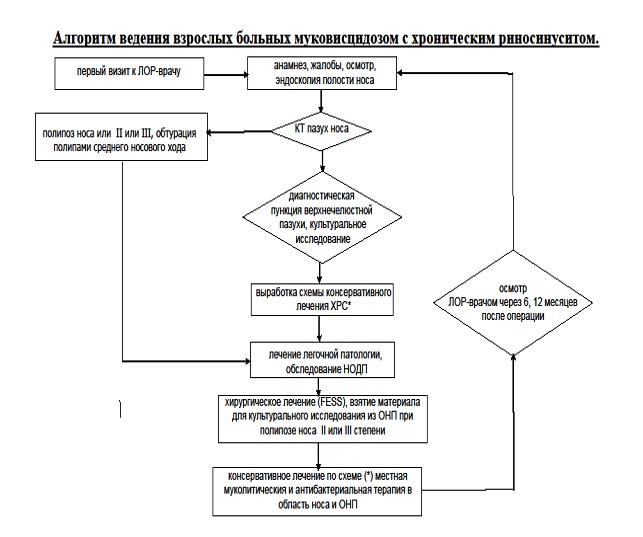
Рисунок 4. Алгоритм ведения взрослых больных муковисцидозом с хроническим риносинуситом (*ингаляционная терапия в область ВОДП с применением компрессорной ингаляционной системы с пульсирующей подачей аэрозоля в зону ОНП)
*Скачать весь документ можно по ссылке ниже.
Скачать
